Gyulladásos bélbetegségek (IBD)
Gyulladásos bélbetegség ( inflammatory bowel disease; IBD) néven két betegséget különítünk el, az egyik a Crohn-betegség, a másik pedig a Colitis Ulcerosa.
Történetük az 1700-as évek végéig visszanyúlnak, amikor is Matthew Baillie, skót anatómus Morbid Anatomy c. művében gyulladt, megvastagodott falú beleket említ, sipolyok és fekélyek jelenlétével. Több mint 60 évvel később kerül először nyomtatásba a colitis ulcerosa kifejezés. Samuel Wilks írása 1859-ben jelenik meg a London Medical Gazette hasábjain, melyben különbséget fedez fel a fekélyes vastagbélgyulladás és a bakteriális eredetű vérhas között.
1903-ban egy lengyel tudós, Antoni Lesniowski volt az első, aki felismerte a Crohn-betegséget. Ezért Lengyelországban Lesniowski-Crohn a betegség neve napjainkban is.
1932-ben amerikai gasztroenterológusok, névszerint Burrill Bernard Crohn, Leon Ginzburg és Gordon D. Oppenheimer számoltak be egyre több olyan megbetegedésről, melyet nem tudtak pontosan beazonosítani. Tanulmányuk a Regional Ileitis: A Pathologic and Clinical Entity címet kapta. Az új kórt regionális ileitisznek nevezték el, majd az 50-es évek végén felismerik, hogy az ileitisz nem csupán a vékonybél betegsége. A három belgyógyász közül a név elsőbbsége miatt az ABC-ben, Crohn-betegségként vált ismertté a világirodalomban.
Kialakulásának pontos oka nem ismert. 1930-35 között a fekélyes vastagbélgyulladás pszichoszomatikus betegségként kezelték. Majd 1971-ben végzett felmérés szerint a gyulladásos bélbetegségeknek genetikai háttért tulajdonítottak. Napjainkban a kutatók a genetikai hajlam és az immunrendszer szerepét tartják lényegesnek a betegség kialakulásában.
ENTEROCOLITIS REGIONALIS (M.CROHN)
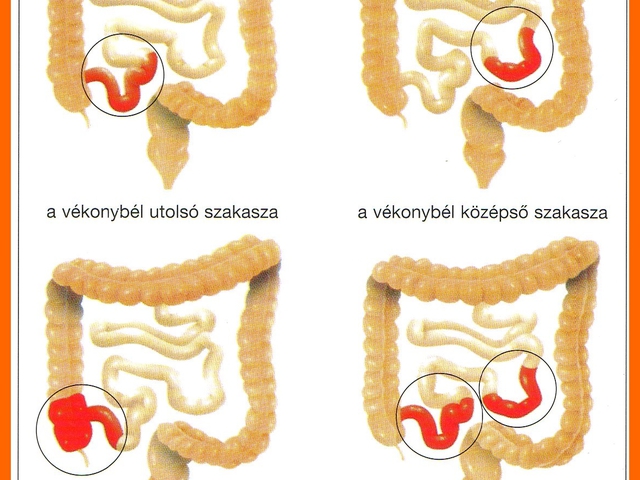
Crohn betegség definíciója: A gyomorbélhuzam bármely részének diszkontinuus, szegmentális elrendeződésű, a bélfal mélyebb rétegeit is érintő gyulladása, amely leggyakrabban a terminális ileum (csípőbél hátsó szakasza) és a proximális colon (vastagbél vékonybélhez közeli része) területén jelentkezik. Izolált ileum megbetegedés 30%-ban, izolált vastagbél-manifesztáció 25%-ban, mindkét bélszakasz érintettsége 45%-ban fordul elő.
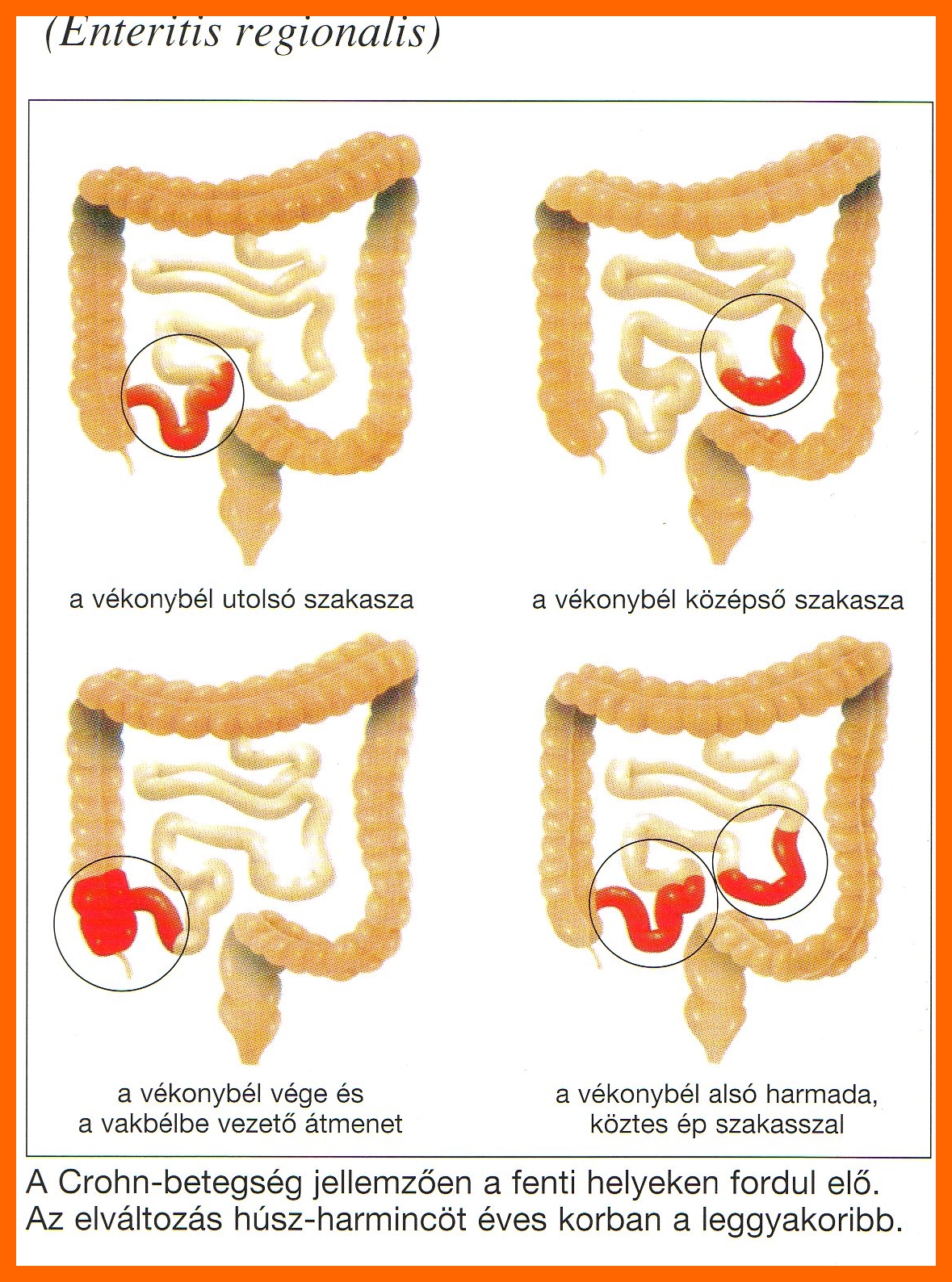
A betegségre jellemző, hogy a bélcsatornában ép és kóros részek váltják egymást, tehát szakaszos a megjelenése. A beteg területeken a gyulladás sejtcsoportokból áll. Az elváltozás felett a bél kifekélyesedik, a fekélyek igen mélyre hatolnak, át is fúródhatnak, összeköttetést létesítve a megbetegedett béllel szomszédos szervek között (húgyhólyagba, méhbe, hüvelybe, testfelületre, másik bélszegmentumba nyíló sipolyok). A bélfal teljes vastagsága beteg, ezért a gyógyulási folyamat heges szűkületet okoz, amely következtében bélelzáródás is felléphet.
Tünetei:
- görcsös hasi fájdalom, leggyakrabban a jobb alhasban jelentkezik
- hasmenés, ami többnyire nem véres
- gázképződés (flatulencia)
- hőemelkedés, enyhe láz
Ezek a tünetek nagyban hasonlítanak az appendicitis, azaz vakbélgyulladás tüneteire is, ezért félrevezető lehet!
Szövődmények:
- bélrendszeren kívüli szövődmények:
- bőr (cinkhiányos bőrtünetek afták, erythema nodosum),
- szem (sclera-, iris-, uvea-, szaruhártya gyulladása),
- ízületek gyulladása
- máj bántalmak
- sipolyok (40%) és végbél tályogok (25%)
- növekedési zavarok gyermekkorban
- fogyással járó malabsorptios-szindrómák: anémia, epesavvesztő- szindróma
- bélszűkületek, ritkán perforáció
Dietoterápia:
Igazolt laktóz-intoleranciában (a betegek 30%-ánál) laktózmentes étrend tartandó. Kerülendők a panaszt okozó ételek.
Malabsorptios – szindrómában fehérje, kalória, elektrolit, B12 vitamin, zsírban oldódó vitaminok (DEKA), kálcium és egyéb anyagok pótlása szükséges. Aktív szakaszban ballasztanyagmentes táplálékok javasoltak.
Vashiányos anémiában vaspótlás.
COLITIS ULCEROSA
Definíció: A vastagbél folyamatosan terjedő, a nyálkahártyafelszín kifekélyesedésével járó idült, gyulladásos megbetegedése.
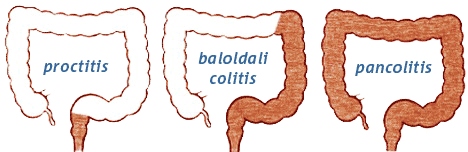
A gyulladási folyamat legtöbbször a vastagbél alsó részén (a rectumban) kezdődik, majd innen terjed felfelé és ritkán átmehet a csípőbél hátsó szakaszába. A végbél mindig érintett. A kórfolyamat nem szakaszos, hanem folyamatosan terjedő, tehát ép és kóros részek nem váltogatják egymást. Az esetek kb. 50%-ban csak végbélgyulladás (proctitis) alakul ki, bal oldali colitis kb. 25%-ban, teljes vastagbél érintettség (pancolitis) kb. 25 %-ban alakul ki.
Tünetek:
- vezető tünete a véres- nyákos hamenések
- hasi fájdalom, részben görcsös jellegű a székelést megelőzően
- időnként láz is előfordulhat.
Szövődmények:
- bélrendszeren kívüli szövődmények hasonlóak, de ritkábban fordulnak elő, mint a Crohn-betegségben
- gyermekkorban növekedési zavar
- fogyás
- masszív vérzés
- toxikus vastagbéltágulat
- Primer sclerotizáló cholangitis (PSC)
- rák kialakulásának kockázata egyenes arányban van a vastagbél érintettség kiterjedésével és a betegség fennállásának időtartamával
Dietoterápia: alultápláltság esetén kiegészítő folyadéktáplálás. Esetleg átmeneti szondatáplálás vagy parenterális táplálás alkalmazandó. Hiányzó anyagok pótlása pl. vas, vitaminok.
Összefoglalás:
|
DD |
Colitis Ulcerosa |
M. Crohn |
|
Lokalizáció |
Colon |
A teljes emésztőtraktus |
|
Rectum-érintettség |
Mindig |
20% |
|
Ileum érintettség |
Ritkán |
Akár 80%-ban |
|
Kiterjedés |
Hálózatos- folyamatos, vastagbél felől a vékonybél irányába |
Szakaszos, terminális vékonybéltől a vastagbél felé |
|
Réteg |
Nyálkahártya |
Bélfal egész vastagságát érintő (transmuralis) |
|
Klinikum |
Véres-nyákos hasmenések |
Többnyire vér nélküli hasi fájdalom és hasmenés, esetleg tapintható ellenállás a jobb alhasban |
|
Bélrendszeren kívüli tünetek |
Ritkán |
Gyakran |
|
Típusos szövődmények |
Toxikus vastagbéltágulat, vérzés |
Sipoly, fissura, tályog, szűkület, konglomerátum tumor |
|
Röntgen |
Fogazottság, pseudopolyposis, a haustrák eltűnése -> hosszú, sima cső („kerékpártömlő”) |
Fissurák, utcakőrajzolat, szegmentális, rövid bélszűkületek |
|
Endoszkópia |
Diffúz hyperaemia, sérülékenység, kontakt vérzés, elmosódott szélű ulceratiók, pseudopolypok |
Aftózus léziók, éleshatárú, térképszerű ulceratiok, szűkületek, sipolyok, utcakőrajzolat |
|
Szövettan |
Mucosa, submucosa: crypta abscessusok, a kehelysejtek megfogyatkozása, késői stádiumban nyálkahártya- atrophia és epitheldysplasia |
Teljes bélfal + mesenterialis nyirokcsomók: epithelsejtes granulomák (40%), késői stádiumban fibrosis. |
A colitis ulcerosa inkább a férfiakra jellemzőbb, míg a Crohn gyakrabban figyelhető meg nőknél.
Prevalencia: Crohn: 26-199 eset/ 100.000 ember Colitis: 37-246 eset/ 100.000 ember
Incidencia: Crohn 3,1-14,6 új eset/ 100.000 ember/ év Colitis: 2,2-14,3 eset/ 100.000 ember/ év

A táplálkozásnak is hangsúlyos szerepe van az IBD előfordulásában. Egy japán kutatás során kockázat növelőnek találták a finomított cukrokat (Crohnnál magasabb kockázat, mint Colitisben), zsírok fogyasztását és a gyorséttermi ételeket, míg csökkentették a kockázatot a gyümölcsök, a zöldségek és a rostok.
Táplálkozási ajánlások IBD-ben
Az emésztés leglényegesebb része a vékonybélben megy végbe. Ugyanis a gyomorból távozva a máj illetve a hasnyálmirigy által termelt emésztőnedvek itt keverednek össze az étellel. A vékonybél falának ritmikus mozgása elősegíti az elfogyasztott táplálék minél apróbb molekulákra való bomlását, hogy a vékonybél falának felszínén keresztül fel tudjanak szívódni, majd a véráram segítségével eljutnak testünk különböző részeibe. A megmaradó folyékony anyag az emészthetetlen részekkel együtt tovább halad a vastagbélbe, ahol a folyadék felszívódik és a szilárd salakanyag kiürül.
Amikor a bél beteg, a bélfal nem képes megfelelően felszívni ezeket a tápanyagokat, ezért alakul ki gyakran alultápláltság, étvágytalanság IBD-ben.
Általánosságban elmondható, hogy a diétának energiában és fehérjében, vízoldékony rostokban (pektin), vitaminokban és ásványi anyagokban gazdagnak, zsírban és durva rostokban szegénynek kell lennie. Fontos az elején kiemelni, hogy minden bélbetegség egyénenként eltérő, nem lehet egy sémát ráhúzni mindenkire. Célszerű dietetikust felkeresni, akivel egyénre szabható a táplálásterápia!
A diéta során különbséget teszünk akut (fellángolás) és nyugalmi időszak táplálkozása között.
Akut – fellángolás idején a magas folyadékvesztés miatt nélkülözhetetlen a folyadék és elektrolit pótlás. A hasmenéssel fehérjét is veszít a szervezet, ezért célszerű mielőbb pótolni. Súlyos esetben parenterális, teljes parenterális táplálás (TPN) is indokolt lehet.

Jól tolerálható ételek:
- sovány húsok: halak, csirkemell, pulykamell, sovány sertés
- burgonya, rizs, tészta
- könnyen emészthető főtt gyümölcsök és zöldségek: alma, körte, banán, birsalma, őszibarack, sárgarépa, sütőtök, főzőtök, patiszon, cukkini
- búzadara, zabpehely, kukoricapehely, Hamlet, Abonett, rizspehely
- fehér kenyerek, kétszersültek, pászka, zsemle, pirítós
- sovány sajtok
- tojásfehérje
Kevésbé semleges ételek, melyek a későbbiekben egyéni tűrőképesség figyelembevételével alkalmazhatók:
- hüvelyesek: szárazbab, - borsó, lencse
- nyers zöldségek: paprika, paradicsom, uborka, retek, póréhagyma
- citrusos gyümölcsök: citrom, narancs, grapefruit, mandarin
- cseresznye, meggy, kajszibarack, ananász
- apró magvas gyümölcsök ( kivi, szőlő, eper, málna, ribizli) panaszt okozhatnak, ezért mag nélkül (passzírozva!) javasolt fogyasztani őket.
- káposztafélék: kelkáposzta, fejes káposzta, vörös káposzta
- hagyma, fokhagyma
- gomba, karfiol, karalábé, kínai kel, zöldborsó, zöldbab, zeller
- paraj, sóska az oxálsav tartalmuk miatt ritkábban
- zsíros ételek
- tej!! – Laktóz intolerancia esetén kerülendő, vagy laktózmentes változatot érdemes kipróbálni.
A bélmozgást (hasmenést) fokozó ételek:
- cukoralkoholok: glukonon, szorbit, maltit, mannit, xilit
- erős fűszerek: mustár, torma, csípős pirospaprika, chili, feketebors, stb.
- kávé, erős tea
- cukros ételek
Ajánlott fűszerezés: só, borsikaf, bazsalikom, oregáno, vasfű, rozmaring, petrezselyemzöld, kapor, majoranna, kakukkfű stb.
Zsiradékok beépítése fokozatosan történjen. Ételkészítéshez, kenyérre kenéshez minimális mennyiségben ajánlott. Előnyös hatásúak az MCT zsírok (Pl. nem hidrogénezett kókuszzsír, vajkrém), és az omega-3 források (Pl. lazac, makréla, hering, szardella, szardínia, busa, lenmagolaj, csukamájolaj, halolaj, tojássárga stb.)
- A közepes hosszúságú zsírsavak (MCT) jellemzője, hogy a hasnyálmirigy lipázhiánya, illetve csökkent termelése esetén jól és gyorsan felszívódnak. Megemésztésükhöz és a szervezet általi felvételükhöz nem kell epesav, triglicerid formájában képesek a felszívódásra, így közvetlenül és változás nélkül jutnak át a bélnyálkahártya sejtjein keresztül a májkapu-érrendszerbe. Ezek a tulajdonságok teszik lehetővé, hogy olyan betegségek diétás kezelésében alkalmazzuk őket, amikor zsíremésztési, zsírfelszívódási zavar áll fenn és /vagy energizálásra van szükség. Májbetegségek, idült hasnyálmirigy-gyulladás, gyulladásos bélbetegségek dietoterápiájában nagy sikerrel válnak be. –
- Csökkenti a vér viszkozitását, elősegíti a jó vérkeringést.
- Gátolja a trombocita-aggregációt, azaz csökkenti a trombus képződésre való hajlamot.
- Anti-arrithmiás és vérnyomás csökkentő hatása van.
- Érelmeszesedés hatását csökkenti, ezáltal a triglicerid szint csökken.
- HDL-t kis mértékben növeli.
- A gyulladásos folyamatot és az immunreakciókat pozitív irányba befolyásolja – gyulladáscsökkentő hatása van.
- Túlzott bevitel esetén csökken az immunválasz, növekszik a vérzési idő.

Nyugalmi időszakban törekedni kell a lehető legkevesebb korlátozásra a tolerancia határain belül. Panaszt okozó nyersanyagokat kerülje, a zsírbevitel kismértékben növekedhet.
Probiotikumok: Igazolták, hogy számos probiotikus baktérium (B.bifidum, B. longum) gyulladáscsökkentő anyagokat ún. cytokineket (IL-10, IL-4, TGF-β) termel vagy serkenti annak termelődését, illetve növeli az IgA produkciót erősítve ezzel a nyálkahártya védelmi vonalát.
Ajánlott táplálkozási naplót vezetni, hogy könnyebben „tetten érhetőek” legyenek azok az élelmiszerek, amik panaszt okoznak. Amit fel kell tüntetni a táplálkozási naplóban:
- Az egyes étkezések időpontját.
- Az elfogyasztott élelmiszereket, azok mennyiségét, elkészítési módját (minél pontosabb adatokkal).
- Jelentkező panaszok jellegét, időpontját.
Források:
https://www.cdc.gov/ibd/ibd-epidemiology.htm
Herfarth HH1, Martin CF, Sandler RS, Kappelman MD, Long MD. (2014) : Prevalence of a gluten-free diet and improvement of clinical symptoms in patients with inflammatory bowel diseases. Inflamm Bowel Dis. 20 (7): 1194-7.
Herold, G. (2004): Belgyógyászat. B+V Kiadó, Budapest
Tordai Szilvia (2006): A kókuszzsír dietoterápiás alkalmazásának jelentősége és indikációi. Letöltve: Új Diéta, http://www.ujdieta.hu/index0f8b.html?content=482, 2017.05.28.
Dr. Demeter Pál (2004): A bélflóra szerepe a gyulladásos bélbetegségekben. Letöltve: https://www.google.hu/url?sa=t&rct=j&q=&esrc=s&source=web&cd=4&cad=rja&uact=8&ved=0ahUKEwieueTf_JLUAhWHVhQKHYOnBrsQFghAMAM&url=http%3A%2F%2Fmccbe.hu%2Fppt%2F040930-belflora-demeter.ppt&usg=AFQjCNHRWcdKJPmkEWRIr7TvkgW1PZtqcw&sig2=m_wdpJj3gKWtkd-av4dpLg, 2017.05.28.